La telemedicina podría arrojar malos resultados en VIH, descubren

Un estudio realizado en una clínica de VIH en San Francisco, Estados Unidos, encontró que cambiar a la telemedicina en este contexto de confinamiento por la COVID-19 aumentó 31% la probabilidad de tener una carga viral detectable. La investigación se llevó a cabo en población con condiciones socioeconómicas malas, pues hasta 16% de quienes participaron no tenían un hogar fijo, reportó el Grupo de Trabajo sobre Tratamientos del VIH (gTt-VIH) al explicar los resultados del trabajo, publicado en la revista AIDS. La carga viral detectable se refiere a una cantidad de virus en sangre mayor a 200 copias/mL, lo que contrasta con el objetivo del tratamiento del VIH que es mantener ese nivel por debajo de las 200 copias (indetectable). La telemedicina, por su parte, se define como la práctica remota de la medicina a través de las tecnologías de la comunicación, pues las personas involucradas se encuentran en lugares distintos. En el contexto actual por la pandemia del nuevo coronavirus, el uso de la telemedicina fue necesario y se empezó a implementar sin tomar en cuenta las desigualdades socioeconómicas y de acceso a las tecnologías o el conocimiento de su uso (la llamada brecha digital). Esta situación resulta preocupante, sobre todo cuando se habla de enfermedades graves y que deben ser monitoreadas en tiempo y forma. El estudio en cuestión comparó los resultados del periodo inmediatamente anterior al confinamiento (de diciembre de 2019 a febrero de 2020) con los posteriores al confinamiento en San Francisco (abril de 2020). Así, se observó que durante 2019, la clínica tuvo un promedio de mil 836 visitas al mes. En ese periodo, el 19% de las personas atendidas presentó algún resultado de carga viral detectable y el 16% de los usuarios no tenían residencia fija. A partir del mes de abril, la principal forma de atención de la clínica pasó a ser a distancia: el 54% de las visitas se realizaron por teléfono, pero ese porcentaje fue sensiblemente más bajo entre las personas sin residencia fija (32%). Ese mismo grupo no presentó mayor probabilidad de no presentarse a las visitas (en comparación con el resto de participantes) antes de la transición a la telemedicina, pero sí después de la transición. En todas las personas del estudio, la probabilidad de tener una carga viral detectable aumentó en 31% a partir del confinamiento y, por tanto, tras el paso a una atención basada mayoritariamente en la telemedicina. Por grupos poblacionales, las personas sin residencia fija presentaron mayores tasas de carga viral detectable tras la llegada del confinamiento. Los resultados del estudio llaman a reflexionar sobre las determinantes sociales y su papel en la efectividad de la telemedicina en el manejo de la infección por el VIH. Estos factores deberían ser tomados en cuenta si se busca individualizar las formas de atención mientras dure la pandemia.
Usuarios de PrEP compran antibióticos para tratar de prevenir otras infecciones sexuales
De acuerdo con una encuesta reciente, una de cada diez personas que toman Profilaxis Pre Exposición al VIH (PrEP), el tratamiento que previene una infección por ese virus en personas sanas, compran antibióticos para intentar prevenir otras infecciones de transmisión sexual (ITS), reportó el sitio web Aidsmap.com. Esto preocupa al personal médico, pues podría fomentar la resistencia de los patógenos a los antibióticos. La encuesta, realizada en el Reino Unido y a través de internet, se enfocó en personas que usan PrEP, y mostró que el 9% de quienes respondieron dijeron comprar antibióticos, ya fuera en persona o por internet, lo cual sugiere que están conscientes del riesgo que corren de adquirir otras infecciones distintas al VIH al tener relaciones sexuales sin condón al tiempo que están tomando la PrEP. De mil 856 personas que más respondieron a la encuesta, la gran mayoría dijeron ser hombres (98%) gays (93%) y mayores de 35 años (63%). También es de llamar la atención que 95% de ellos dijeron que habían tenido acceso a una clínica de salud sexual durante el último año y que habían interactuado con personal de salud. Aun así, quienes admitieron comprar antibióticos preventivos fueron más propensos a tener por lo menos cinco parejas sexuales con las que no usaron condón en los últimos seis meses, y más propensos a tener un diagnóstico de ITS durante el último año, además de haber tenido más tendencia a involucrarse en actividad sexual combinada con el uso de drogas. Algunos estudios pequeños habían mostrado que el antibiótico llamado doxiciclina podía prevenir algunas ITS, tales como la clamidia, y también se usaba para tratar la sífilis en personas alérgicas a la penicilina. Sin embargo, la Asociación Británica para la Salud Sexual y el VIH advierte que los antibióticos no deben ser usados antes de tener un diagnóstico, ya que pueden fomentar la resistencia de las bacterias a los fármacos. La gonorrea, por ejemplo, tiene un alto nivel de resistencia a la doxiciclina, por lo que ésta no sería efectiva para prevenir infección por gonorrea. Cabe aclarar que la encuesta, cuyos resultados se publicaron en la revista Sexually Transmitted Infections, no detalla cuáles antibióticos estaban utilizando estas personas, ni de qué manera. Tampoco se ahondó en la razón por la que trataban de prevenir otras infecciones ni por cuánto tiempo lo habían hecho. La pregunta expresamente indagaba sobre si estaban comprando antibióticos, así que podría haber más personas usándolos, aunque no los compran ellos directamente.
Jóvenes que nacieron con VIH, en riesgo de fracaso terapéutico

La expectativa de vida de las personas con VIH se ha igualado con la de aquellas que no tienen el virus en su cuerpo. Por esto, es lógico que los equipos de investigación se interesen por aquellos niños y niñas que nacieron con el VIH, o por quienes se infectaron en su adolescencia, y que han llegado a la edad adulta. Fue así que un equipo de investigadores en España se abocó a investigar las condiciones en las que las y los menores de edad con VIH cambiaban de los servicios pediátricos de salud a los servicios para adultos. El estudio se publicó en la revista Scientific Reports, y fue elaborado por el Laboratorio de Epidemiología Molecular del VIH del Instituto Ramón y Cajal de Investigación Sanitaria (IRYCIS), en colaboración con médicos de la Cohorte de niños y adolescentes que viven con VIH de España (CoRISPe). En él se realizó una comparación de las mutaciones de resistencia a medicamentos antirretrovirales y las variantes del virus en jóvenes con VIH transferidos entre 1997 y 2017, desde las unidades de atención pediátrica hacia hospitales públicos de Madrid, España. Una gran parte de esta población, reporta la agencia ibérica Infosalus, ya ha estado expuesta a varios regímenes de medicamentos antirretrovirales durante su vida, y presentan un mayor riesgo de desarrollar resistencia a dichos tratamientos o fracaso en sus esquemas, lo cual hace peligrar el funcionamiento de otras opciones terapéuticas para ellos. Por ejemplo, un tercio de quienes estuvieron incluidos en el estudio había recibido tres tipos de antirretrovirales diferentes a lo largo de su vida, lo cual disminuye las opciones terapéuticas que se pueden seguir utilizando con éxito, pues una vez que el virus se vuelve resistente a un tipo de fármaco, éste no se puede volver a usar. Por otro lado, se encontró que las y los jóvenes que habían sido transferidos de servicios pediátricos a servicios adultos tenían una mayor prevalencia de mutaciones adquiridas (es decir, se infectaron con virus ya resistentes a ciertos medicamentos) que quienes no habían sido transferidos. Todo esto tiene un impacto en la estrategia de atención del VIH en jóvenes, puesto que los tipos de VIH resistentes encontrados en los jóvenes que fueron transferidos de servicio justifican la necesidad de reforzar la monitorización de las resistencias después de la transición si queremos buscar el éxito en el control de la infección y evitar fracasos terapéuticos futuros, declaró África Holguín, investigadora del equipo y coordinadora del Laboratorio de Epidemiología Molecular del VIH-1.
Piden no repetir errores de la epidemia de VIH en cuanto a patentes de medicamentos

Desde que comenzaron las investigaciones tanto para los tratamientos como para las vacunas contra el nuevo coronavirus, se abrió un debate sobre la posibilidad de que las empresas farmacéuticas renunciaran a las patentes de los productos que pudieran desarrollar, para así contribuir a que más gente tuviera acceso a los mismos. A mediados de diciembre, la organización civil Médicos sin Fronteras insistió en este punto, pues el tema estaba a punto de discutirse en la reunión del Consejo General de la Organización Mundial de Comercio (OMC), a partir de una propuesta sobre exención de propiedad intelectual. No podemos repetir las dolorosas lecciones de los primeros años de la respuesta a la pandemia del VIH/sida, señaló el coordinador de Políticas de la Campaña de Acceso de MSF, Yuan Qiong Hu, el 15 de diciembre, un día antes de que se efectuara la reunión de la OMC. Esta propuesta brindaría a los países más herramientas para abordar las barreras legales para extender la producción y el suministro de productos médicos necesarios para el tratamiento y la prevención de la COVID-19, explicó. Según datos de la agencia española de noticias Infosalus, ese momento cinco países respaldaban la propuesta: Kenia, Eswatini (antes Suazilandia), Pakistán, Mozambique y Bolivia. Al discutir dentro de la OMC sobre los Aspectos de los Derechos de Propiedad Intelectual relacionados con el Comercio (ADPIC), unos 100 países más habían secundado la propuesta. Sin embargo, varias entidades se habían opuesto a la idea: Australia, Brasil, Canadá, la Unión Europea, Japón, Noruega. Al llevar a cabo la reunión, el 16 y 17 de diciembre, los países integrantes de la OMC acordaron prolongar las discusiones sobre la propuesta de renuncia a patentes, oficialmente presentada en ese organismo por India y Sudáfrica, países que ya antes tuvieron acceso a fabricar o comprar (respectivamente) medicamentos genéricos contra el VIH, abaratando así los costos y ofreciendo tales fármacos a mayor cantidad de población. Se había fijado el 30 de diciembre como la fecha límite para que la OMC se pronunciara sobre el tema, pero al no existir consenso, los países acordaron debatir sobre el tema en enero, reportó la agencia de noticias EFE. La oposición a la propuesta sumó también el voto del Reino Unido. Sus argumentos consisten en que el sistema internacional de patentes hace posible que la industria farmacéutica invierta los recursos necesarios para la investigación y el desarrollo, pues garantiza un beneficio futuro. Sin embargo, no hay que olvidar que esta pandemia de SARS-CoV-2 ha provocado una situación inédita, pues las investigaciones para desarrollar tratamientos y vacunas contra el coronavirus han sido financiadas con el dinero de organismos públicos de los países desarrollados.
Niñas, niños y adolescentes se están quedando atrás frente al VIH: UNICEF

Durante 2019, alrededor de 320 mil niños, niñas y adolescentes se infectaron de VIH, lo que elevó la cifra de menores con el virus a 2.8 millones en todo el mundo, según cifras reveladas por el nuevo informe del Fondo de Naciones Unidas para la Infancia (UNICEF). La agencia señaló que las y los menores de edad se están quedando atrás en la respuesta al VIH, y que los esfuerzos de prevención y tratamiento para esta población siguen siendo los más bajos entre todas las poblaciones clave. En 2019, un poco más de la mitad de los niños y niñas que lo necesitaban en todo el mundo tenían acceso a tratamientos esenciales contra el VIH, lo que se encuentra muy por debajo de la cobertura tanto para las madres (85%) como para los adultos en general (62%). Además, casi 110 mil niños murieron de enfermedades relacionadas con el sida ese año. Según advierte el informe, a pesar de que se han conseguido grandes avances en las últimas décadas respecto al VIH, aún existen grandes disparidades regionales entre todas las poblaciones, especialmente para las y los niños. Así, la cobertura pediátrica del tratamiento antirretroviral llega apenas al 46% en América Latina y el Caribe, la segunda cifra más baja entre las regiones, sólo detrás de África Occidental y Central, que reportan un 32%. Como ya han señalado otras instancias de la Organización de las Naciones Unidas (ONU), la crisis generada por el nuevo coronavirus ha exacerbado todavía más las desigualdades en el acceso a servicios esenciales contra el VIH, y esto no es diferente para niñas, niños, adolescentes y mujeres embarazadas alrededor del mundo. En los meses de abril y mayo, mismos en que se implementaron medidas de confinamiento parciales y totales, el tratamiento pediátrico del VIH y las pruebas para medir la carga viral en niñas y niños en algunos países disminuyeron entre 50 y 70%, y el inicio de nuevos tratamientos para el VIH disminuyó entre 25 y 50%. Sin detallar los países evaluados, UNICEF también reportó que los partos en los centros de salud y el tratamiento materno para el VIH se habían reducido entre 20 y 60%, las pruebas del VIH maternas y la iniciación de terapia antirretroviral disminuyeron entre 25 y 50%, y los servicios de pruebas infantiles disminuyeron aproximadamente 10%. Por todo esto, la agencia llamó a los gobiernos de todo el mundo a proteger, mantener y acelerar el progreso en la lucha contra el VIH infantil a través del mantenimiento de los servicios de salud esenciales y el fortalecimiento de los sistemas de salud.
Descubren cómo bacterias vaginales pueden alterar la prevención del VIH
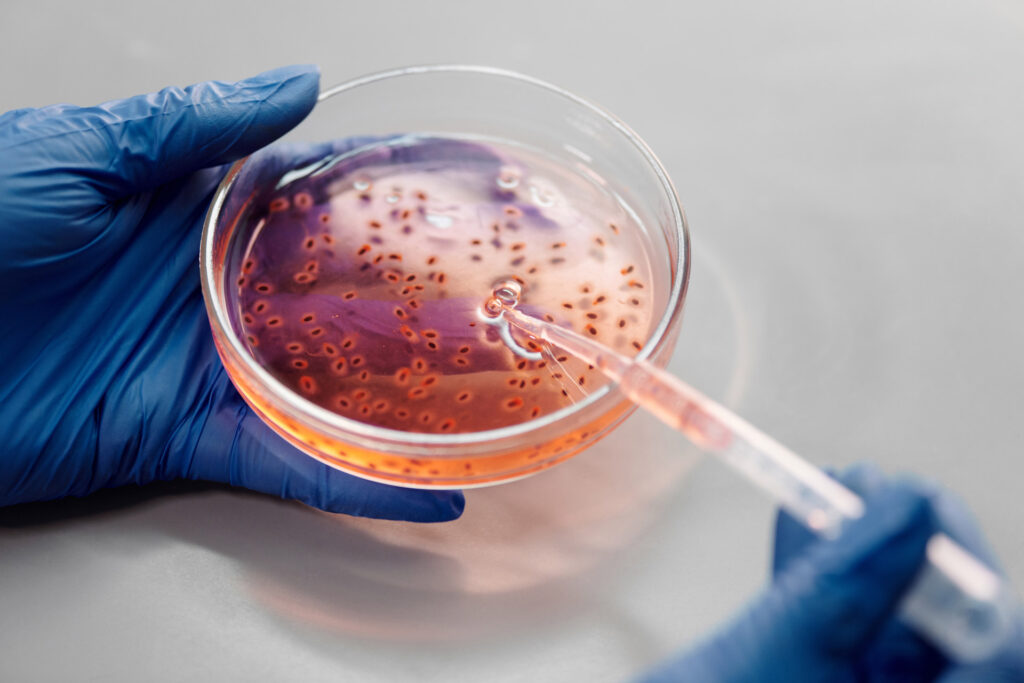
Un desequilibrio en las bacterias que viven normalmente en la vagina puede afectar la eficacia de medicamentos diseñados para evitar la infección por VIH, reveló un estudio publicado en la revista científica PLOS Pathogens. La investigación liderada por la doctora Nichole Klatt, de la Facultad de Medicina de la Universidad de Minnesota, Estados Unidos, mostró que las comunidades microbianas vaginales (llamadas también microbioma vaginal) pueden afectar la eficacia del esquema de medicamentos conocido como PrEP, o profilaxis preexposición al VIH, un tratamiento que se le suministra a personas sanas para evitar que contraigan el virus. Por esto, es esencial comprender cómo los microbios de la vagina afectan los niveles terapéuticos de fármacos en el tracto reproductivo femenino, para sí poder diseñar mejor los estudios clínicos que evalúen la prevención del VIH en mujeres, reportó la agencia de noticias Infosalus. El estudio mencionado investigó cómo las bacterias vaginales alteran los niveles y la eficacia de la PrEP. Se realizó mediante muestras de lavado cervicovaginal de mujeres que tenían o no tenían vaginosis bacteriana, una enfermedad común en mujeres que es causada por bacterias y que provoca picazón, secreción y malestar. Por desgracia, los tratamientos actuales para la vaginosis bacteriana fracasan con frecuencia y la recurrencia del problema es común. El estudio descubrió que las bacterias relacionadas con la vaginosis (hay otras bacterias sanas y normales en la vagina) pueden metabolizar los fármacos de la PrEP y reducir potencialmente su eficacia debido a la reducción de los niveles de fármaco disponible en la zona. Por esto, la investigación establece que mejores mediciones y controles de la vaginosis bacteriana serán fundamentales para mejorar las estrategias de prevención del VIH en las mujeres.
Personas con VIH, un ejemplo de adherencia al tratamiento

Desde los más simples resfriados hasta una enfermedad crónica como la diabetes, uno de los principales obstáculos para su buen control es la adherencia a los tratamientos. Se llama adherencia al grado de coincidencia entre el esquema de medicamentos prescrito por el personal de salud y la forma en el que la persona usa o toma esos medicamentos. Para el caso de personas con VIH, la disciplina en la toma de sus tratamientos ha sido clave desde el principio, pues la velocidad a la que el virus es capaz de mutar obliga a que los fármacos se tomen en tiempo y forma para mantenerlo controlado. En el marco de la conmemoración del 1 de diciembre, Día Mundial del Sida, la agencia de noticias EFE y la Fundación Viatris para la Salud, de España, dedicaron uno de sus videoblogs a abordar este tema y analizar por qué las personas con VIH han logrado erigirse como un ejemplo de constancia para cuidar su salud. Entre las primeras razones, el doctor Santiago Moreno, jefe del Servicio de Enfermedades Infecciosas del hospital universitario Ramón y Cajal de Madrid, enlistó el hecho de que las personas con VIH suelen estar muy bien informadas sobre su condición de salud, además de que los tratamientos actuales para controlar al virus son sencillos de tomar y son muy bien tolerados. En contraste, la activista Reyes Velayos, presidenta de la asociación Apoyo Positivo, reconoció que hay algunos obstáculos para que las personas se apeguen a los tratamientos, y el principal de ellos es el estigma. Dijo que aunque, por un lado, las personas con VIH están conscientes de que tomando de manera correcta su tratamiento pueden tener una mejor calidad de vida y pueden alcanzar niveles indetectables del virus en su sangre, pero por el otro, sigue pesando sobre ellos el estigma. Esto y la discriminación que llegan a sufrir, los lleva a dejar el tratamiento porque les recuerda que tienen VIH y están discriminados por ello, afirmó. El doctor Moreno coincidió en cierta medida sobre este tema, pues recordó que hay personas que, con tal de no tener que justificar el consumo de medicamentos antirretrovirales, ya sea en su casa o en el trabajo, dejan las terapias o no vienen por ellas a los hospitales, aunque consideró que son pocos los casos. De acuerdo con el médico, con las primeras versiones de los tratamientos antirretrovirales fue más difícil lograr la adherencia (muchos comprimidos, muchas veces al día), pero que la industria farmacéutica se enfocó en hacer los tratamientos más sencillos. Sin embargo, todavía hace falta trabajar en las condiciones sociales para disminuir la estigmatización para que nadie se sienta raro por tener que tomar una pastilla, sea del VIH o de otra cosa.
El uso de condones ha disminuido en la mayor parte del mundo

Las nuevas generaciones no han estado expuestas, ni remotamente, a la misma proporción de campañas en pro del uso del condón que sí se observaba, por ejemplo, hace una década. Esto es uno de los factores que ha provocado que las cifras de uso de condones masculinos hayan disminuido claramente en cuatro de las cinco regiones del mundo. En su estrategia 2016-2021, el Programa Conjunto de las Naciones Unidas sobre el VIH/Sida (ONUSIDA) planteó como meta que se aumentara la disponibilidad de preservativos a 20 mil millones para 2020, en países de ingresos medios y bajos, así como alcanzar un porcentaje de uso de condón de 90%, tomando como referencia la última vez que la persona tuvo relaciones sexuales con una pareja no habitual. Esta ambiciosa meta no sólo está muy lejos de cumplirse, sino que ese índice de uso de condón se ha ido alejando cada vez más del objetivo de 90%. Así lo reveló un informe del propio ONUSIDA que revisó datos recabados entre 2000 y 2018, donde se observa que en ocho países de diversas regiones de África, la utilización del condón entre hombres y mujeres jóvenes en actos sexuales de alto riesgo disminuyó respecto a encuestas anteriores. En general, el uso del condón en el continente africano es menor al 50%. Y en otros datos divididos por región, y recabados entre 1991 y 2018, se observa también que el mercadeo social de condones, es decir, la venta y puesta a disposición de preservativos a precios accesibles en los entornos donde se necesitan, ha bajado en toda África, Europa Oriental, Asia Central, Europa Central y Occidental, y Latinoamérica y el Caribe. Estas zonas vieron su apogeo de mercadeo social de condones aproximadamente entre 2013 y 205, y para 2018 habían sufrido una marcada caída. La única región del mundo que ha mantenido un aumento en el mercadeo de preservativos ha sido Asia-Pacífico (que excluye India). Estas circunstancias, refiere ONUSIDA, se deben a la ausencia de financiación de programas de mercadeo social, la baja entrada de ventas de estos programas, un menor énfasis en los condones por parte de programas de planificación familiar y una mala administración de los programas que se relacionan con preservativos desde 2010.
ONUSIDA plantea nuevas metas en materia de VIH para 2025

Al estar a punto de cumplirse el plazo fijado para el cumplimiento de las llamadas metas 90-90-90, y ya que éstas no llegaron a alcanzarse, el Programa Conjunto de las Naciones Unidas sobre el VIH/Sida (ONUSIDA) llamó a las naciones a fijarse nuevas metas para cumplir en 2025. Las metas 90-90-90 consistían en lograr que 90% de las personas con VIH conocieran su diagnóstico, 90% de ellas recibieran tratamiento antirretroviral y 90% de las personas en tratamiento alcanzaran una carga viral indetectable (una cantidad de virus tan baja en la sangre que las pruebas disponibles no son capaces de contabilizarla). Ya en su informe de mitad de año, ONUSIDA había dejado saber que tales metas no podrían cumplirse, en parte debido a progresos profundamente desiguales entre y dentro de los países, pero también a causa de la emergencia sanitaria generada por la pandemia de COVID-19. Ante esto, el informe más reciente de la instancia internacional, publicado en vísperas del Día Mundial del Sida (1 de diciembre), pide a los países que adopten un nuevo conjunto de objetivos para el VIH audaces y ambiciosos, pero alcanzables. Si logramos hacer realidad dichos objetivos, el mundo volverá de nuevo a la senda de lo programado para poner fin al sida como amenaza para la salud pública para 2030, declaró ONUSIDA en un comunicado de prensa. Los nuevos objetivos plantean, en primer lugar, lograr una cobertura de 95% en los servicios relacionados con el VIH para cada subpoblación que ya tiene el virus o enfrenta mayores riesgos de adquirirlo. Este enfoque centrado en las personas permitirá ocuparse especialmente de las zonas clave, para así lograr estar más preparados para controlar las epidemias que las afectan. Los objetivos para 2025 también prevén asegurar un entorno propicio para que la respuesta al VIH sea eficaz, esto mediante el logro de que menos de 10% de los países del mundo tengan leyes y políticas que castiguen a las personas con VIH, que menos de 10% de las personas que tienen el virus sufran estigma y discriminación, y que menos de 10% sea víctima de la desigualdad de género. A manera de reflexión, ONUSIDA señala que las insuficientes inversiones y acciones tanto en VIH como en otras pandemias fueron las que dejaron el mundo expuesto a la COVID-19. Si los sistemas sanitarios y las redes de seguridad social hubieran sido más fuertes, el mundo habría estado en una mejor posición para enfrentar la propagación del nuevo coronavirus. Y en especial, se ha observado que los programas de VIH deben estar plenamente financiados, tanto en tiempos de holgura económica como en momentos de crisis.
Casos de VIH en América Latina aumentaron 21% en 10 años
Durante los últimos 10 años, los casos de VIH en América Latina aumentaron 21%, y que esta situación se ha visto agudizada por la pandemia de COVID-19. A la vez, las muertes por enfermedades relacionadas con el sida disminuyeron 8% en el mismo lapso, pero ese índice bajó 37% en el Caribe. Esto lo informó la Organización Panamericana de la Salud (OPS), a través de un comunicado de prensa, emitido con motivo del Día Mundial del sida, que se conmemora el 1 de diciembre. El organismo regional también detalló que el número de casos nuevos de VIH ha ido aumentando año con año, por lo que pasó de 100 mil en 2010 a 120 mil en 2019. Por su parte, el número de muertes relacionadas con el sida por año disminuyó levemente, de 41 mil en 2010 a 37 mil en 2019. La directora de la OPS, Carissa F. Etienne, consideró que estos datos no dejan duda de que la infección por el VIH todavía representa un grave problema de salud pública en América Latina, y que se debe hacer frente a las desigualdades, el estigma y la discriminación para asegurarnos de que nadie se quede atrás. Además, desde el inicio de la pandemia de COVID-19 se ha registrado una disminución importante de las pruebas de detección de VIH. Como ejemplo están ocho países: Guatemala, Guyana, Haití, Honduras, Jamaica, Perú, República Dominicana y Santa Lucía, que realizaron alrededor de 4 mil pruebas de VIH menos en los primeros 6 meses de 2020, en comparación con el mismo periodo de 2019. Frente a este panorama, el director regional del Programa Conjunto de las Naciones Unidas sobre el VIH/Sida (ONUSIDA), César Núñez, advirtió que cualquier desaceleración en la prestación de servicios (de VIH) dejará a muchos grupos particularmente vulnerables en mayor riesgo de contagio o muerte relacionada con el sida. Los logros Pero no todo ha sido retroceso. La OPS también reportó algunos importantes avances en materia de VIH en la región. Por ejemplo, el porcentaje de mujeres con VIH embarazadas que reciben tratamiento antirretroviral, el cual disminuye la posibilidad de transmitir el virus a sus hijos, subió de 52% en 2010 a 74% en 2019. Por su parte, el porcentaje de hijos que nacen de mujeres con VIH y que contraen la infección bajó de 20% en 2010 a 15% en 2019. Además, el porcentaje de personas con VIH en tratamiento antirretroviral aumentó de 43% en 2019 a 60% en 2019, y actualmente más de la mitad (53%) de las personas con VIH en la región de Latinoamérica y el Caribe tienen la infección controlada gracias al tratamiento antirretroviral.