Cuatro infecciones sexuales que sí tienen cura

Las infecciones de transmisión sexual (ITS) son causadas por diferentes bacterias, virus o parásitos, por lo que cada una debe abordarse de diferente manera al momento de dar tratamiento médico. Hasta la fecha, se han identificado 30 microorganismos distintos que se transmiten a través de la actividad sexual, de acuerdo con datos de la Organización Mundial de la Salud (OMS). Ocho de ellos son los más frecuentes causantes de ITS, y de éstos sólo cuatro se pueden curar, mientras que los cuatro restantes son infecciones virales que permanecerán en el organismo indefinidamente. Si creías saber todo sobre cómo prevenir, identificar o curar una ITS, sigue leyendo y comprueba si estabas en lo cierto. Sorpresas sin síntomas Las ocho ITS más frecuentes en todo el mundo son: Clamidiasis Tricomoniasis Sífilis Gonorrea Virus de la hepatitis B Virus del herpes simple VIH Virus del papiloma humano (VPH) De ellas, las primeras cuatro son curables, y las últimas cuatro no lo son. Sin embargo, hay algo en lo que no son tan diferentes, y eso es que cualquiera puede estar presente en una persona sin provocar síntomas, y esto es bastante frecuente, según señala la OMS. En caso de que sí haya síntomas, éstos pueden ser: Secreción vaginal de color blanco, amarillo o verde Secreción que sale del pene (a través de la uretra) Úlceras en los genitales Dolor al orinar Dolor en el abdomen Las ITS se pueden transmitir por medio del sexo oral, vaginal y anal. Además de esto, algunas (como los virus) son transmisibles mediante la sangre o sus derivados (como el plasma sanguíneo), y la mayoría de las mencionadas pueden pasar de la mujer a su hijo durante el embarazo o el parto. Infecciones curables Las ITS no tratadas pueden provocar serias consecuencias en la salud de hombres y mujeres. Es por esto que es muy importante hacerse pruebas de detección periódicamente. De no tratarse adecuadamente, las ITS que sí tienen cura pueden provocar las siguientes consecuencias: Clamidiasis: Es una de las ITS más comunes en mujeres, en especial en las jóvenes. Uno de los síntomas es el dolor al orinar, pero con frecuencia es asintomática. La clamidiasis afecta el aparato urinario, el genital y los ojos, y puede llegar a provocar consecuencias graves como ceguera, infertilidad y embarazo ectópico (el embarazo que se da fuera del útero). Tricomoniasis: Esta es la ITS curable más frecuente en el mundo, según refiere la OMS. La mala noticia es que este parásito puede afectar las áreas que no quedan cubiertas por un condón durante las relaciones sexuales. En la mayoría de los casos no produce síntomas, por lo que para detectarla es necesario hacer una prueba de laboratorio. Es una infección que puede aumentar el riesgo de contraer otras ITS, como el VIH, y si una mujer embarazada tiene tricomoniasis, es más propensa a tener partos prematuros y bebés con bajo peso al nacer. Sífilis: Es una enfermedad que, si no se trata, puede provocar problemas graves y permanentes, como afectaciones cerebrales, ceguera y parálisis. Cuando hay síntomas, éstos constan de úlceras (llamadas chancros) en los órganos genitales, las cuales no son dolorosas. La sífilis es la segunda causa de muerte prenatal en todo el mundo y puede causar complicaciones en el parto como muerte del recién nacido, deformaciones congénitas y nacimiento prematuro. La buena noticia es que se puede curar con un simple tratamiento de penicilina. Gonorrea: Es una infección provocada por una bacteria que se está volviendo resistente a los antibióticos, tanto así que la OMS pronostica que es posible que dentro de poco ya no se pueda tratar por falta de opciones. Si no se cura, puede causar inflamación del útero e infertilidad, y es una infección que también puede transmitirse durante el embarazo, de la madre al bebé. Esto podría acelerar el nacimiento (parto prematuro) o causar ceguera permanente en el bebé. Si bien pueden tener consecuencias devastadoras, estas cuatro infecciones son tratables y curables, por lo que la prevención mediante el uso del preservativo y la detección, con pruebas de laboratorio, son las mejores estrategias para librarte de sus secuelas. En AHF Panamá trabajamos para que más personas tengan acceso a servicios de salud sexual y detección de algunas de estas infecciones. Si tienes dudas o quieres obtener condones gratis, así como pruebas de VIH sin costo, acércate a nuestras oficinas o escríbenos por Whatsapp y conoce nuestros servicios.
Viruela símica: cómo se transmite, síntomas y origen
En medio de la pandemia de la covid-19, el virus de la viruela símica o viruela del mono, identificado por primera vez en humanos en 1970 en la República Democrática del Congo, recordó al mundo en mayo pasado que todavía circula entre los humanos. El virus fue descubierto en 1958, cuando ocurrieron brotes en monos cautivos en un laboratorio de investigación en Dinamarca. De allí su nombre, pero los monos no son su reservorio principal (su reservorio principal son animales que, sin embargo, no han sido identificados específicamente). Es la primera vez que tantos países detectan nuevos casos en el mismo lapso de tiempo y varios de ellos sin conexión aparente o sin historiales de viaje a África Occidental o Central, donde por lo general ha estado limitado. La viruela símica es una infección que ha demostrado propagarse de persona a persona a través del contacto directo con lesiones en la piel (por ejemplo, cara a cara, piel con piel, boca a boca, boca con piel), con la piel u otras membranas mucosas que pueden tener lesiones infecciosas inadvertidas. Otros mecanismos de transmisión son las gotitas respiratorias y el contacto con materiales y superficies contaminadas tales como objetos de higiene personal, ropa de cama, prendas de vestir, utensilios de comida, cigarrillos/vapes y en general cualquier superficie u objeto que haya sido manipulado por una persona con la infección. Una gran proporción de casos actuales han sido detectados en hombres homosexuales o bisexuales, y las autoridades de la Organización Mundial de la Salud (OMS) le ha pedido a este grupo de la población estar particularmente alerta ante la presencia de síntomas. Las personas que tienen sexo con múltiples parejas o bien con nuevas parejas son las que se encuentran en un riesgo mayor, por ello se recomienda estar monitoreando la aparición de síntomas regularmente y pedir a las parejas sexuales que hagan lo mismo. Si en su comunidad se presenta una cantidad importante de contagios, es importante reducir el número de parejas sexuales; esto limita considerablemente la posibilidad de transmisión. Cabe mencionar que el condón/preservativo no evita la transmisión del virus de la viruela símica, pero sí disminuye el riesgo de que esta transmisión se produzca a través del semen. Síntomas y período de incubación Fiebre Dolor de cabeza Dolor muscular Dolor en la espalda Ganglios linfáticos inflamados Escalofríos Agotamiento Erupciones en la piel Esta infección no se puede comparar con la infección por covid-19, ya que su período de incubación (tiempo entre el momento de la infección con el virus y el inicio de los síntomas) tiene como promedio 12 días, con un rango general de 7 a 17 días, pero este puede ser de hasta 5 a 21 días. La persona no es contagiosa durante el período de incubación de este virus. Vacunas disponibles Hay dos vacunas aprobadas en Estados Unidos, una es subcutánea y otra es intradérmica, aunque no se producen en cantidades importantes. Son vacunas que funcionan muy bien; aun si se aplican durante los cuatro días después del contacto con un infectado se evita la enfermedad, mientras que si se aplica del 4 al 14 día logra modificar la evolución de la enfermedad. La vacuna intradérmica es de una dosis y la subcutánea, de dos dosis. La vacunación de la viruela símica se realiza en anillo, es decir, a los contactos de los casos primarios o secundarios. Recientemente, la Organización Panamericana de la Salud (OPS) informó que distribuirá alrededor de 100 mil vacunas entre 12 países de Latinoamérica y el Caribe. Entre ellos, Panamá, donde se tiene previsto que lleguen mil vacunas. En Panamá, la vacunación sería a profesionales de la salud, como por ejemplo laboratoristas y personal que debe manejar los casos que requieran hospitalización, los cuales serían vacunados con anticipación. También se vacunarían a los contactos cercanos de personas, casos confirmados o sospechosos, a quienes se puede vacunar los primeros cuatro días después del contacto para evitar la enfermedad. El brote es, por mucho, el más grande del virus durante las últimas décadas, y fue designado el pasado 23 de julio como una emergencia global. Los más recientes datos de la OMS señalan que hasta el pasado 7 de septiembre se notificaban 54 mil 709 casos confirmados por laboratorio y 18 muertes en 102 Estados miembros del organismo. En Panamá, el departamento nacional de Epidemiología del Ministerio de Salud (Minsa) ha confirmado que hay transmisión comunitaria de la enfermedad y se contabilizaban hasta el pasado lunes 5 de septiembre 12 casos, específicamente en homosexuales. Recomendaciones para el manejo en casa: Aislamiento y cuarentena Evitar contacto físico con otras personas Notificar a todos sus contactos recientemente expuestos Dormir solo Utilizar platos, vasos y cubiertos por separado Cubrirse las lesiones y usar cubrebocas al salir de la habitación Si puede utilizar el baño en exclusivo, si es baño común, es necesario desinfectar después de usarlo, usar guantes y cubrebocas para eso Lavar toallas, sábanas y ropa de cama por separado Si sospecha haber adquirido la infección es importante que acudas al médico para que lleve a cabo el diagnóstico a través de pruebas de laboratorio y una evaluación clínica completa. Las pruebas de laboratorio son realizadas en el laboratorio de referencia del país, Instituto Conmemorativo Gorgas de Estudios de la Salud y los pacientes que requieren atención médica son remitidos al Hospital San Miguel Arcángel donde están en aislamiento para recibir la atención médica correspondiente. Fuentes https://worldhealthorg.shinyapps.io/mpx_global/ https://www.cdc.gov/poxvirus/monkeypox/about/index.html https://www.minsa.gob.pa/ https://pruebasvihpanama.org/
Cinco claves para lograr una buena salud sexual

De acuerdo con la Organización Mundial de la Salud (OMS), el concepto de salud va más allá de la simple ausencia de enfermedad; se trata de alcanzar el mayor grado posible de bienestar para la población. Si hablamos de salud sexual, en específico, el concepto sigue siendo el mismo, sólo que aterrizado en la sexualidad de las personas. Hoy día, por fin se ha comenzado a hablar más abiertamente del tema y muchos organismos internacionales y gobiernos ya reconocen a la salud sexual como parte del derecho a la salud de las personas. ¿Qué es la salud sexual? De acuerdo con lo que plantea la Coalición Nacional para la Salud Sexual de Estados Unidos, ser sexualmente saludable implica varios elementos. Entre ellos están el tener un cuerpo sano, una vida sexual satisfactoria y establecer relaciones positivas con otras personas. También significa poder disfrutar de tu sexualidad a lo largo de todas las etapas de tu vida, ya sea compartiendo con otras personas o en solitario. También es importante decir que no toda la responsabilidad de la salud sexual está en tus manos. Es tarea del sistema de salud poner a tu alcance las herramientas y servicios necesarios para gozar de este beneficio. Pero si quieres empezar por lo que sí puedes mejorar, aquí te presentamos cinco claves que debes cuidar para ser sexualmente saludable. Valórate y decide lo mejor para ti. El sexo puede ser una fuente de placer, intimidad y goce, pero es tu decisión cuándo tienes relaciones sexuales, cómo y con quién. Para saber qué es lo que te gusta y lo que deseas, piensa sobre ello desde antes de encontrarte en una situación sexual donde tengas la necesidad de decidir. Plantea tus valores, deseos y límites, mismos que no tienen que ser invariables durante toda tu vida, sino que pueden ir transformándose. Protege tu cuerpo. Conoce tu cuerpo, tanto en sus sensaciones como en su funcionamiento. Explora diversas formas de obtener placer sexual, cuidando siempre que no dañen tu integridad física ni psicológica (ni la de alguien más). Practica el sexo protegido, es decir, usa condón en todas tus relaciones sexuales, lo cual te ayudará a evitar infecciones de transmisión sexual y embarazos no deseados. También puedes recurrir a métodos anticonceptivos y a otras formas de protección contra el VIH, una infección cuyo tratamiento ya está siendo usado también para prevenir las nuevas infecciones. Trata bien a tus parejas y exige lo mismo. Busca que tu pareja o parejas sexuales te hagan sentir bienestar, comodidad y seguridad. Si se respetan y toman decisiones en conjunto, ambos obtendrán relaciones sexuales más placenteras y que los beneficien en el sentido más amplio. Construye relaciones positivas. La honestidad y la comunicación respetuosa contribuyen a una mejor salud sexual. Si tienes una relación estable, tomen decisiones conjuntas. Pero, por otro lado, si estás en una relación donde recibes violencia sexual o de otro tipo, busca ayuda en instituciones especialmente dedicadas a esto. Haz que la sexualidad forme parte de tu atención médica. Busca un médico o profesional de la salud que te haga sentir confianza y comodidad, para plantearle tus dudas o problemáticas sobre sexualidad. Pregunta sobre tus inquietudes y atiende cualquier alteración en tu vida sexual para evitar que siga evolucionando. Recuerda que una salud sexual plena es tu derecho y el de todas las personas. En AHF Panamá trabajamos para que este derecho sea una realidad. Si quieres hacerte una prueba de VIH gratis, sólo acércate a nuestras oficinas y conoce nuestros servicios.
Educación sexual: cómo y cuándo tener la charla

Cuando se trata de educación sexual, muchos padres y madres tienen una pregunta en la cabeza: ¿cuándo es el momento para hablar de sexo con mis hijos? De ella se derivan toda clase de posibilidades, escenarios y temas de conversación, pero no se puede llegar hasta ellos sin antes haber dado el primer paso. Siendo la familia un valor fundamental en nuestra cultura, está claro que lo que queremos lograr con la educación sexual es proteger a niños y niñas de los riesgos relacionados con la actividad sexual, ya sean los embarazos no planeados o las infecciones de transmisión sexual (ITS). Pero ¿cómo podemos hablar adecuadamente de un tema que, muchas veces, ni nosotros mismos tenemos cien por ciento claro? Afortunadamente, la gran ventana que ofrece la web facilita las cosas, pues hoy contamos con herramientas que nuestros padres, en su momento, no tuvieron. Cambiemos los paradigmas Lo primero que nos ayudará a liberar la inmensa presión que conlleva pensar en ese momento (el momento) en que te sentarás a hablar de sexo con tus hijos es saber que no tiene por qué suceder. Esto no significa que no deberías hablar de este tema con ellos, sino que la charla no tendría que ser una charla. Esa vieja idea de sentarte a la mesa y comenzar a hablar sobre las flores y las abejas (sin importar si tu hijo tiene 5 años o 14), construyendo un momento por demás incómodo para ambos, debería quedar en el pasado. La educación sexual es un continuo, como lo refiere la consejera Jenelle Marie Pierce, autora del blog TheSTIProject.com. No es una charla, sino un conjunto de charlas que pueden surgir en los más diversos escenarios, motivadas por algo que ves en los medios o que escuchas de boca de tus propios hijos, y que brinda la oportunidad de tocar un tema de sexualidad que no has abordado antes. De igual manera, la conversación puede surgir en muchos lugares, no sólo en la mesa del comedor con un esquema del cuerpo humano de por medio. Un trayecto en auto o el momento en que estás cocinando con tus hijos ayudan incluso a evitar ese contacto visual que podría impedir que ellos hablen con más libertad. Lo más seguro es que una de las primeras preguntas sobre sexualidad te haya tomado fuera de lugar, en medio de una actividad cualquiera dentro de la casa. ¿Cómo nacen los bebés?, pueden haberte cuestionado mientras ordenabas un estante, y tuviste que arreglártelas para responder a esa curiosidad tan natural. El lenguaje no verbal Seguro habrás oído esa frase de que los niños aprenden más de lo que haces que de lo que les dices. En cuanto a la actitud frente a la sexualidad, esto es especialmente importante. Si buscas que tu hijo o hija considere al sexo como algo natural y como una parte integral de la vida de las personas, el primer paso es cambiar tu lenguaje corporal cuando se habla de eso. ¿Qué pensará el pequeño si, cuando te hace una pregunta sobre masturbación, abres los ojos muy grandes y volteas la cabeza de inmediato, tratando de emitir la menor cantidad posible de palabras para responder? Aunque verbalmente le digas que es algo natural y, digamos, que debe hacerse en privado, tu cuerpo entero grita rechazo. La mejor forma de que padres y madres conserven la compostura ante las preguntas sobre sexualidad es manteniéndose informados sobre el tema, para que cuando lleguen esos cuestionamientos no los saquen de balance y transmitan sentimientos negativos, aun sin esa intención. Pero ¿dónde me in formo? Internet te ofrece un gran abanico de opciones para encontrar información sobre sexualidad, pero siempre es importante distinguir cuando ésta proviene de fuentes confiables. Procura navegar en sitios de salud reconocidos (como hospitales), de universidades o de organizaciones civiles que sean referentes en el tema (por ejemplo, que sus integrantes sean consultados por los medios de comunicación). Invierte un poco más de tiempo y busca libros especializados. Hay muchos dirigidos a padres y madres que desean acompañar a sus hijos en el tema de la sexualidad. Además, seguramente en el camino encontrarás mucho conocimiento valioso para tu propia vida sexual, para vivirla de una forma más plena y saludable. También, para saber más sobre el VIH, puedes acercarte a AHF Panamá, donde tenemos servicios e información sobre este importante tema de salud sexual. Acude a nuestras oficinas o escríbenos por Whatsapp y con gusto te ayudaremos.
Las y los jóvenes necesitan protección contra infecciones sexuales

La edad en la que una persona debería comenzar su vida sexual activa es difícil de fijar en un número. Probablemente, la incógnita se resolvería mejor con la frase cuando así lo decida. Y decidir no se refiere solamente a decir sí o no, sino a tomar esa decisión con la información suficiente y con las herramientas necesarias. Por iniciativa de la Organización de las Naciones Unidas, el 12 de agosto se celebra el Día Internacional de la Juventud, fecha que marca una oportunidad para discutir sobre las necesidades y problemas de los jóvenes alrededor del mundo y en torno a diferentes temas. La sexualidad, por supuesto, ha sido uno de los temas fundamentales que hay que tratar, pues no sólo se trata de un asunto de salud, sino también del pleno desarrollo de la personalidad de los y las jóvenes. Sobre este aspecto tan importante, la Organización Mundial de la Salud (OMS) publicó, en 2019, una serie de recomendaciones sobre salud y derechos sexuales de la población adolescente y joven. Infecciones de transmisión sexual (ITS) La OMS reconoce que la información oficial sobre ITS en adolescentes es escasa, sobre todo en países de ingresos medios y bajos. Sin embargo, algunas cifras de Europa indican que los jóvenes, tanto hombres como mujeres de 15 a 24 años de edad representaron el 61% de los casos de clamidia durante el año 2015. Mientras tanto, en Estados Unidos, la mitad de los casos de ITS se detectaron en mujeres y hombres jóvenes de ese mismo rango de edad. Por otro lado, tanto ellas como ellos se enfrentan a diferentes riesgos que los vuelven vulnerables. La instancia internacional afirma que las adolescentes podrían estar en mayor riesgo de contraer ciertas ITS en comparación con mujeres adultas, ya que la falta de madurez en la mucosa del cérvix podría facilitar la entrada de microorganismos. Los varones jóvenes, por su parte, reciben presión para tener mucha actividad sexual (y con frecuencia, tener múltiples parejas). A esto hay que sumar que las diferentes ITS pueden tener consecuencias graves para la salud de los jóvenes, que van más allá de las molestias de la infección por sí misma. Si se avanzan a través del aparato reproductor masculino o femenino, infecciones como la gonorrea o la clamidia pueden provocar infertilidad. Para abordar todos estos problemas, la OMS resalta que las y los jóvenes deben tener a su alcance servicios de salud con calidad, sin importar su estado civil y cuidando la confidencialidad, por ejemplo, no solicitar autorización de un tercero para que las personas menores de edad puedan recibir servicios de salud sexual y reproductiva. Prevención del VIH El VIH es transmitido, principalmente, por la vía sexual. Si hablamos de números totales, afecta de manera especial a las mujeres adolescentes y jóvenes, sobre todo en la región de África Subsahariana, donde los estereotipos de género hacen muy difícil que ellas puedan negociar el condón con sus parejas, o simplemente son víctimas de violencia sexual, lo que las expone al virus. Cuando la infección por VIH no se detecta, y por tanto, no recibe tratamiento, causa un importante nivel de mortalidad en los adolescentes, dice la OMS. De hecho, las personas adolescentes tienen tasas de mortalidad más altas que las que se observan entre adultos o niños con el VIH. Además, son el único grupo de edad donde la mortalidad no se redujo entre 2000 y 2015, sino que se elevó más del doble. Por desgracia, el uso del condón para protegerse del VIH sigue siendo bajo. Según cifras del Programa Conjunto de las Naciones Unidas sobre el VIH/sida (ONUSIDA), entre 2011 y 2016, menos del 50% de mujeres de 15 a 24 años de 31 países diferentes, y de los hombres de las mismas edades en 18 países usaron condón en relaciones sexuales de alto riesgo que mantuvieron en el año previo a la encuesta. Es por esto que la OMS recomienda que los gobiernos garanticen el acceso de las y los jóvenes a pruebas confidenciales de detección del VIH, se aseguren de que existan programas de prevención y tratamiento del VIH especiales para jóvenes, y que estos servicios no estén condicionados a la aprobación de un tercero (por ejemplo, un padre o tutor). Así que si conoces a una persona joven (o tú eres una) que necesita hacerse una prueba de detección o recibir servicios de prevención del VIH que sean confiables, confidenciales y libres de discriminación, AHF Panamá es el lugar correcto. Acércate a nuestras oficinas y escríbenos por Whatsapp para realizarte una prueba de detección de VIH sin costo y recibir condones gratuitos.
Picazón en los testículos: cinco causas y cómo remediarla

En específico, la picazón en el escroto, que es la piel que contiene a los testículos, es una molestia que pocos pueden soportar. Sin embargo, al tratarse de una zona privada esto puede dificultar el que los hombres acudan a un médico para saber a qué se debe. Mientras buscas a un especialista, aquí te mostramos cinco posibles causas de la picazón en los testículos y cómo remediar la situación. Sudoración en exceso o depilación: Estos dos elementos pueden agruparse en uno, ya que son factores externos y no se trata de gérmenes que hayan proliferado en la zona. La simple acumulación de sudor en las ingles provoca picazón, y si a eso se suma la falta de higiene en el área, el problema puede permanecer por largo tiempo. Por otro lado, depilar el escroto puede causar picazón dos o tres días después de quitar el vello, cuando éste comienza a crecer de nuevo y atraviesa la epidermis (la capa más superficial de la piel). ¿Cómo solucionarlo?: Remediar la comezón por sudoración es sencillo, basta con lavar el área cuando se tenga la molestia, y para evitar que reaparezca se recomienda ducharse una vez al día y después de hacer ejercicio intenso. Además, si acostumbras depilar tus testículos, asegúrate de afeitar en dirección el crecimiento del vello y procura humectar el área después del procedimiento para reducir la picazón posterior. Tiña inguinal: Esta es una de las causas más comunes de picazón en el escroto y las ingles. Se trata de una infección provocada por un tipo de hongos que se reproducen bien en ambientes húmedos y cerrados. Estos hongos, llamados dermatofitos, son los mismos que provocan el pie de atleta. Además, estos microorganismos pueden pasar de una persona a otra fácilmente si se comparten toallas o ropa contaminadas. La tiña inguinal se caracteriza por sarpullido y picazón. ¿Cómo solucionarlo?: El primer paso es cuidar la higiene del área, pero no basta con lavar la zona, asegúrate de secarla adecuadamente para romper el ambiente en el que los hongos pueden seguir desarrollándose. Además, un médico te puede prescribir alguna crema que acabe definitivamente con la infección. Piojos púbicos: Estos pequeños insectos, conocidos popularmente como ladillas, se alimentan de sangre y su mordida causa mucha picazón. Aunque no son peligrosos, sí que son muy molestos pues, como los piojos de la cabeza, se aferran a la base del vello. Esta infestación se transmite principalmente por contacto sexual o bien, por contacto con prendas contaminadas. ¿Cómo solucionarlo: Se puede utilizar cualquier champú o loción indicada para acabar con los piojos de la cabeza, los cuales se venden sin receta médica. Para tener buenos resultados debes seguir las instrucciones del fabricante. Si el problema persiste, es hora de ir a una consulta. Verrugas genitales: El virus del papiloma humano (VPH) es una infección de transmisión sexual que puede provocar la aparición de verrugas en los genitales. Cuando estas verrugas comienzan a crecer, pueden causar picazón en las zonas donde surgen, incluyendo el escroto. ¿Cómo solucionarlo?: Las verrugas genitales pueden ser retiradas por un médico con tecnologías no invasivas como la crioterapia (congelación), la electrocauterización, el láser o un pequeño procedimiento quirúrgico. Sin embargo, el VPH no tiene cura, por lo que retirar las verrugas no garantiza que no vuelvan a aparecer, ya sea en el mismo u otro lugar. Virus del herpes simple: Esta es otra infección de transmisión sexual causada por un virus. Sus síntomas incluyen sarpullido de ámpulas agrupadas, las cuales causan picazón, aunque después provocan dolor o ardor. Algo que complica el diagnóstico de esta infección es que las lesiones desaparecen al cabo de unos días, por lo que la persona puede creer que el problema ha desaparecido. Esto no es así, el virus sigue en el organismo y no existe una cura para él. ¿Cómo solucionarlo?: Si tienes este tipo de síntomas, acude con un médico y él o ella te prescribirá un tratamiento para disminuir el dolor, ayudar a sanar las lesiones y, a largo plazo, controlar la duración de los brotes. Ahora ya lo sabes, no tienes por qué vivir con picazón en los testículos. Si identificas la causa del problema podrás tomar acción hacia una solución. Y para evitar preocupaciones por las infecciones de transmisión sexual, usar condón en todas tus relaciones ayudará a protegerte y te dará la tranquilidad para disfrutar. Recuerda que en AHF Panamá tenemos condones gratis y también hacemos pruebas de VIH sin costo. Agenda tu cita ahora.
No más pretextos para no hacerte la prueba del VIH
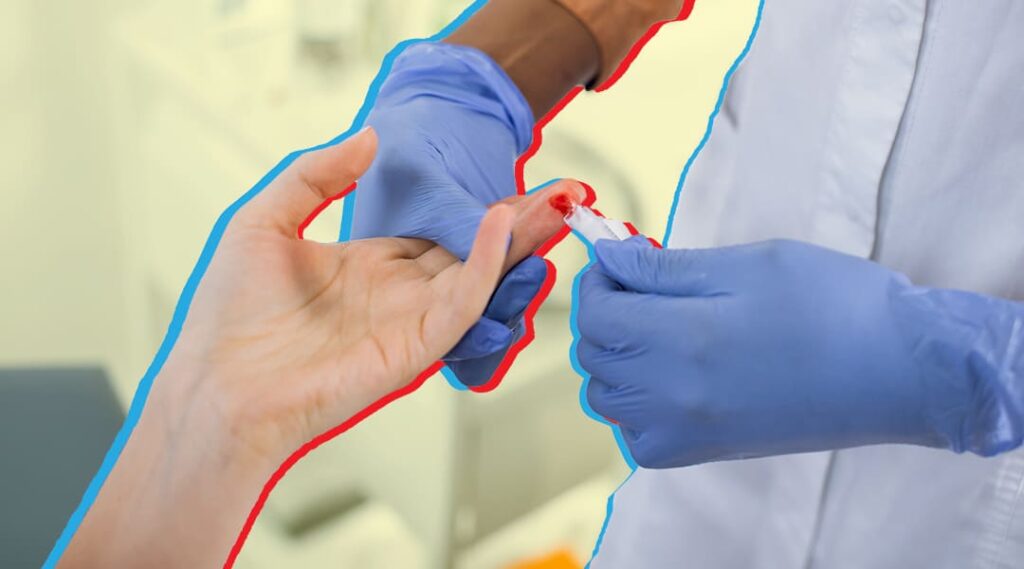
No tengo tiempo, es muy costosa, los resultados son lentos, no la necesito, son sólo algunos de los pretextos que alguna vez nos han pasado por la cabeza para evadir, por más y más tiempo, la realización de una prueba de detección del VIH. Puede haber muchas razones para que alguien, consciente o inconscientemente, evada el momento de hacerse una prueba de este tipo. Lamentablemente, la mayoría de esas razones tienen que ver con prejuicios, con ideas equivocadas o estigmatizantes acerca de lo que implica el VIH. El miedo es mal consejero Hace casi cuatro décadas que se identificó al VIH como agente infeccioso causante del síndrome de inmunodeficiencia adquirida o sida. Al ser un virus de transmisión sexual y sanguínea, las personas que eran diagnosticadas vivían, además de un miedo intenso a la muerte, una profunda estigmatización por haber tenido comportamientos no aceptados por la sociedad. A pesar de que los tratamientos médicos han evolucionado mucho desde su aparición en 1996, hoy en día sigue habiendo desinformación acerca de cómo funcionan y cuánto pueden manejar la infección por VIH. Lo cierto es que tales medicamentos son cada vez más fáciles de tomar, provocan muy pocos efectos secundarios, y si se usan correctamente son capaces de controlar al VIH hasta niveles indetectables en la sangre. Pero el prejuicio y el miedo siguen vigentes, y son más peligrosos cuando se combinan con la discriminación y el estigma que implica declararse VIH positivo. Las familias, las escuelas, los empleos, todos pueden llegar a ser territorios hostiles hacia alguien que vive con el virus. Lo cierto es que todos estos temores pueden llegar a obstaculizar que una persona se haga la prueba de detección del VIH, aunque en el fondo sepa que la necesita. La prueba: Fácil, rápida y segura Por su gran importancia como parte de la estrategia de atención y prevención de VIH, se instauró el 27 de junio como Día Internacional de la Prueba del VIH. Es una fecha que se intenta aprovechar para promover jornadas de detección, las cuales incluso llegan a realizarse en lugares públicos, donde una persona puede ver a otras iguales a ella (estudiantes, trabajadores, profesionistas) buscando también la prueba. Los mitos sólo se derriban con información, y probablemente esto, y el ver cómo se aplican las pruebas a otras personas, puede ayudar a que te decidas a tomar tu turno. Por lo regular, en las jornadas públicas de detección se utilizan pruebas rápidas, para así poder entregar los resultados a las y los usuarios al cabo de unos 20 minutos solamente. La muestra consta de un par de gotitas de sangre que se extraen mediante un pinchazo en el dedo, muy al estilo de como se mide la cantidad de glucosa en la sangre. Las pruebas rápidas (que detectan los anticuerpos que el organismo produce para intentar defenderse del VIH) significaron un gran avance en los esfuerzos de detección ya que se manejan de una forma sencilla, no requieren un laboratorio para ser procesadas y sus resultados pueden ser entregados en sólo unos minutos, lo que termina con esas esperas de varias semanas que muchas veces provocaban que las personas ya no regresaran a recoger sus resultados (una vez más, por miedo a ellos). Si este 27 de junio o cualquier otro día del año tienes la oportunidad de realizarte una prueba, no lo dudes más y da el paso. Con la consejería que suele acompañar a la prueba te será más fácil saber qué medidas tomar después de tu resultado, ya sea éste positivo o negativo (reactivo o no reactivo). Si quieres un lugar seguro, confidencial y gratuito para hacerte una prueba, acércate a AHF Panamá, nosotros podemos ayudarte. Localiza nuestras oficinas o escríbenos por Whatsapp, ¡haz tu cita hoy!
En la vida sexual, todo tiene su tiempo

Cuando pensamos en relaciones sexuales, lo que viene a la mente es sólo (o principalmente) la penetración. Sin embargo, no hay que olvidar que el encuentro sexual puede ser todo un ritual, disfrutable de principio a fin, y que enriquecerlo es una de las cosas que mantiene vivo el interés. Todos los procesos tienen un antes, un durante y un después, y el sexo no es la excepción. Sin embargo, a veces la convivencia prolongada puede ir reduciendo esos elementos hasta dejarlos sólo en unos minutos de coito pocas veces por semana. Es recomendable cuidar de todos los pasos del proceso para explotar al máximo la satisfacción que puede brindar cada uno de ellos, más allá del placer que se obtiene de los genitales. El famoso juego previo Casi todo en la vida actual es inmediato y desechable. La información, las tendencias (de moda, de cocina, de baile) y hasta los memes surgen y se olvidan con una rapidez nunca antes vista. El sexo parece estar viviendo el mismo fenómeno. Muchas películas para adultos muestran a dos personas que intercambian unas cuantas miradas, un par de palabras y comienzan una penetración desenfrenada. ¿Dónde quedó el juego previo? Los besos profundos, las caricias y la excitación que se eleva lentamente, se dejan de lado con demasiada frecuencia, siendo que estas prácticas permiten conocer plenamente el cuerpo de la otra persona, y quizás descubrir sensaciones nuevas con estímulos que no habían surgido antes. El jugueteo que precede a la penetración suele olvidarse, en especial, cuando una pareja que lleva cierto tiempo junta y cree que ya sabe lo que va a continuación, y es justamente el menospreciar esta parte del encuentro sexual lo que puede estar restando creatividad al momento. ¿Cuánto debe durar el acto? La escasa información seria sobre sexualidad alimenta muchos mitos y prejuicios. La duración del coito es una de las grandes incógnitas que sólo recientemente se han tratado de resolver: ¿cuánto tiempo es bueno? Esto es muy relativo y tiene que ver con la satisfacción. Mientras para algunas personas una penetración de 5 minutos es perfectamente placentera, otras pueden estar preocupadas por durar una hora al menos. Por fortuna para la mayoría (hombres y mujeres), la duración del coito no requiere tantos minutos para ser placentera, algunos estudios han mostrado que las personas se sienten satisfechas con entre 5 y 15 minutos de duración. Sin embargo, lo más importante son los acuerdos entre la pareja. Las opiniones son muy diversas y no se puede adivinar lo que la otra persona está pensando, así que tener una conversación amistosa y honesta será la mejor forma de encontrar un punto medio entre las preferencias de ambos. Esto, a la vez, los liberará de la presión de tener que cumplir con cierto estándar y sentir que se ha fracasado si no se llega a la meta. El final no es el final Otro de los mitos que, lamentablemente, se alimenta por la cultura centrada en el pene es la idea de que la eyaculación masculina es el fin de la relación sexual. Esto porque la mayoría de los hombres pierden la erección después de eyacular, y ya que la penetración se considera la verdadera relación sexual, al llegar a su fin se da por terminado el encuentro. Es verdad que las sensaciones para ellos pueden cambiar después de ese momento, pero las mujeres son capaces de tener un número ilimitado de orgasmos, ya sea con o sin penetración. Este hecho abre la posibilidad de continuar dando placer a ella por un tiempo más. Por otro lado, si ya ambos miembros de la pareja están satisfechos con lo que ha sucedido, no hay que caer en la tentación de girarse en la cama y comenzar a roncar. El momento posterior al coito es uno de mucha intimidad, donde la pareja puede aprovechar para mostrar cariño, deseo o la propia satisfacción del momento. Intercambiar algunas palabras, opiniones, caricias, o simplemente disfrutar de la compañía es algo que debería ser más valorado, en lugar de saltar de la cama y comenzar a recoger la ropa tirada. Siempre con seguridad Revisar las partes y la duración del proceso sexual es un asunto que pertenece a cada pareja, como también lo es la protección mutua en cuestiones de enfermedades sexuales. Recuerda que el uso del condón es una forma de demostrar cuidado hacia tu pareja y por tu propia salud. Si deseas obtener condones gratis o si necesitas hacerte una prueba de VIH sin costo, acércate a AHF Panamá y agenda tu cita, con gusto te atenderemos.
Derriba estos 6 mitos sobre las infecciones sexuales (ITS)

Es curioso que en plena era de la información tengamos tan pocos datos confiables sobre los temas importantes. Por ejemplo, las infecciones de transmisión sexual (ITS) parecieran haber pasado a la categoría de leyendas urbanas y la gente las pasa por alto, pensando que la ciencia está muy avanzada y hay un tratamiento para todas ellas. Nada más alejado de la realidad. Existen varios tipos de ITS, algunas de las cuales, aunque cuentan con un tratamiento, no pueden curarse, como es el caso del VIH, pero también de otros virus. Para dar un repaso sobre lo que es cierto y lo que no entre todo lo que has leído sobre este tipo de afecciones, revisa estos 6 mitos que es necesario derribar en torno a las infecciones sexuales. Mito 1 Si uso condón, estoy a salvo de las ITS Es verdad que el uso correcto del condón brinda una muy buena protección contra infecciones transmitidas sexualmente. Por ejemplo, su efectividad es mayor al 98% frente al VIH, debido a que evita que los fluidos sexuales de una persona lleguen a las membranas mucosas de la otra, con lo que no es posible la transmisión del virus. Sin embargo, hay otras ITS, como el virus del papiloma humano (VPH) o el herpes genital, que pueden estar presentes en cualquier punto de la zona genital, como los labios mayores, el perineo, el escroto o el ano, que son zonas que el condón externo (condón masculino) no cubre. Mito 2 Si tengo una ITS, me curaré con tratamiento Sólo algunas de las ITS tienen una cura definitiva. Por ejemplo, las bacterias (como la clamidia) y los hongos (como la candidiasis) pueden ser tratados con medicamentos que se usan desde hace tiempo y que han demostrado ser eficaces y seguros. Pero si se trata de virus como el VIH, el VPH o el herpes, hasta la fecha no existe una cura, por lo que será necesario mantenerse en tratamiento y bajo vigilancia médica para controlar la infección. Mito 3 Las ITS sólo les dan a las personas promiscuas Las infecciones sexuales no tienen que ver con cuántas parejas sexuales tienes. Basta con que tengas una sola pareja que, a su vez, tenga una ITS (ya sea que la haya adquirido recientemente o la tuviera antes de estar contigo). Es cierto que mientras más parejas se tengan puede aumentar la probabilidad de una infección, pero no es una relación de causa y efecto. Mito 4 Si mi pareja tiene una ITS, lo notaré Algunas personas piensan que revisando los genitales de su pareja sexual antes de tener relaciones podrán cerciorarse de que todo está bien. ¡Ten cuidado! El hecho de que no haya lesiones a simple vista no significa que esa persona esté libre de ITS. Algunas de estas afecciones tienen periodos de latencia, donde no causan síntomas pero siguen vivas en el organismo, mientras que otras, como el VIH, no generan nunca lesiones visibles en los genitales. Mito 5 Si me lavo bien después del sexo, evito las ITS Si bien la higiene después de las relaciones sexuales es importante y recomendable, no es para nada un método de prevención de ITS. Algunas personas creen que con agua y jabón se pueden quitar los microorganismos que se transmiten con el contacto sexual (algunas mujeres incluso practican lavados vaginales con este objetivo), pero eso no sucede así. Con frecuencia, los gérmenes ingresan al organismo a través de las mucosas (vaginales, anales o incluso bucales), y lavar tus genitales por dentro o por fuera no necesariamente evita una infección. Mito 6 Si tengo sexo oral o anal, no me expongo a las ITS Prácticamente todos los microorganismos causantes de ITS pueden arraigarse en la boca y/o el ano, además de en la vagina o el pene (en su interior o exterior). Es por esto que es bastante frecuente que en una persona se encuentre una o más infecciones en esas zonas del cuerpo que se involucran también en la actividad sexual. El evitar la penetración vaginal no te exenta de adquirir una infección, por el contrario, puede facilitar que dicha infección se aloje en más de una región de tu anatomía. Así que ya lo sabes, aun cuando el condón no previene absolutamente todas las ITS, sigue siendo la mejor y más alta protección que tenemos contra ellas. ¡Recuerda que en AHF Panamá tenemos para ti condones gratis y pruebas de VIH sin costo! Acércate a nuestras oficinas o escríbenos por Whatsapp para tener acceso a ellos.
Los beneficios del sexo para las mujeres

Dice un dicho que el sexo mueve al mundo. Es cierto que actividad sexual brinda bienestar, satisfacción y, muchas veces, intimidad emocional entre los participantes. Sin embargo, cada vez se estudian más los beneficios concretos, físicos y mentales, que se pueden obtener de una vida sexual activa. Por desgracia, las mujeres han estado limitadas en el ejercicio de su sexualidad durante mucho tiempo. Todavía se piensa que su vida sexual depende de los deseos del hombre, ya que ellos son más sexuales y dictan el ritmo de las relaciones de pareja. Poco a poco hay que ir desmintiendo estas ideas. Las mujeres también tienen necesidades y el hecho de que las expresen no tiene por qué hacerlas menos respetables ni deberían ser tachadas de inmorales. Siempre que el sexo sea consensuado, entre personas con plena capacidad de decidir, y que no haga daño a nadie, es totalmente válido disfrutar de esos encuentros. Ellas ganan Las mujeres pueden obtener grandes beneficios del sexo, no sólo en cuanto a placer y satisfacción, sino también en otros ámbitos. De acuerdo con la doctora Pamela Rogers, que escribió un artículo para el portal Healthline.com, los orgasmos incrementan el flujo sanguíneo y liberan químicos contra el dolor de manera natural. Aunque esto sucede tanto en hombres como en mujeres, para ellas puede ser de gran ayuda si hablamos de ciertos malestares, como el famoso dolor de cabeza que antes servía, irónicamente, como pretexto para evitar el contacto sexual. En el caso de las mujeres, las relaciones sexuales (y los orgasmos en particular) pueden aliviar cólicos menstruales, los cuales aquejan a muchas de ellas y son de las consecuencias más molestas del ciclo. También hay que recordar que una actividad sexual placentera favorece que la mujer tense sus músculos vaginales, por ejemplo, para aumentar su placer o cuando trata de alcanzar el clímax. Esto claramente sirve como una rutina de ejercicios para los músculos del suelo pélvico, es decir, todos los que se localizan en la base de la pelvis, rodeando la vagina, la vejiga y el ano (y los esfínteres de estos últimos). El fortalecimiento de esta musculatura ayuda a mejorar el control de la vejiga y a reducir la incontinencia, que son problemas que suelen aparecer con la edad y después de los embarazos y partos. Asimismo, un suelo pélvico fuerte disminuye el dolor durante la penetración y previene el prolapso vaginal, una situación en la que las estructuras que sostienen a la vagina se debilitan tanto que las paredes vaginales caen hacia dentro y hacia abajo, dando la apariencia de que el tejido sale del cuerpo. Además, mientras más se ejercite, mejor dominio tendrá la mujer de sus músculos pélvicos y así podrá controlar mejor la presión que requiere para su propio disfrute, o bien, para causar más placer a su pareja durante la penetración. Más práctica=mejor sexo Además, la doctora Rogers comenta que la actividad sexual puede ayudar a producir más lubricación vaginal. Es decir, si hay un problema de falta de lubricación, el sexo placentero puede mejorar la situación. También puede suceder que el coito evite que se desarrolle endometriosis, una enfermedad donde el tejido interno de la matriz, llamado endometrio, crece en lugares donde no debería, como las trompas de Falopio, los ovarios o incluso los intestinos. Esta afección causa dolor intenso y menstruaciones abundantes, y es necesario tratarla con hormonas y/o cirugía. Los beneficios del sexo son para las mujeres de todas las etapas: si han tenido hijos, si no los tienen o si ya han pasado la menopausia. En este último grupo, continuar con una vida sexual activa ayuda a prevenir la atrofia vaginal, que es un adelgazamiento de las paredes vaginales causado por la disminución de estrógenos; la atrofia puede causar dolor durante el acto sexual y molestias urinarias. Como ves, la actividad sexual puede ser placentera y además, muy saludable. Para preservar tu salud en óptimas condiciones, usa condón en todos tus encuentros y así evitarás infecciones de transmisión sexual como el VIH. Recuerda que en AHF Panamá hacemos pruebas de VIH gratis y tenemos también condones sin costo para ti. Sólo acércate a nuestras oficinas o escríbenos por Whatsapp.
